La rama superficial del nervio radial es altamente vulnerable al trauma, irritación y compresión debido a su localización anatómica. Lipomas intraneurales y fibrolipomas derivados de los tejidos de soporte de este nervio periférico puede causar la compresión del nervio adyacente que conduce a los síntomas de la neuritis del nervio radial o síndrome de Wartenberg descrito por primera vez en 1932 podéis imaginar por quien. Variantes anatómicas de la normalidad (Zoch G, 1995) y tensiones fasciales anómalas pueden irritar este nervio sensitivo (Balakrishnan C, 2009).
También denominada queiralgia parestésica por la similitud con la meralgia parestésica, compresión del nervio cutáneo femoral lateral (Gómez-Bajo GJ et al., 2003).
Se trata de una afección poco frecuente, caracterizada por dolor en el borde radial de la muñeca a varios centímetros próximal al pliegue dorsal y de la estiloides del radio, dolor que aumenta con los movimientos de extensión y desviaciones laterales de la muñeca; los movimientos de supinación y desviación cubital producen dolor irradiado (Finkelstein positivo) como en la enfermedad de De Quervain, e igualmente está presente una sensación de adormecimiento en el dorso de la mano inervado sensitivamente por el nervio radial. En muchas ocasiones (50% aproximadamente) ambas patologías van asociadas, y se confunden fácilmente por lo que el correcto diagnóstico diferencial es clave para establecer las prioridades del tratamiento y ser eficaces en la resolución del cuadro, priorizar en el tratamiento neurodinámico o de la interface miofascial y patología tendinosa (De Santolo A, 2005).
Tras la división de las dos ramas del nervio radial a nivel de la cabeza del radio, la rama superficial o sensitiva desciende en el borde radial del antebrazo, y a nivel del tercio distal pasa debajo de un estrecho producido por el borde del braquioradial y del tendón del extensor radial largo del carpo y la fascia que los une previa llegada a la muñeca, posteriormente se divide en dos o varias ramas para inervar sensitivamente el dorso del pulgar e índice y el dorso de los otros dedos hasta la interfalángica proximal. El nervio se hace subcutáneo después de su emergencia del braquioradial, y con los movimientos de pronación, este sistema miofascial actúa de guillotina neural (Dellon AL, 1986). Las disfunciones de codo y cabeza de radio tienen su importancia en la afectación del radial y considero que deben ser siempre valoradas tanto en «pseudos de Quervain», como en «pseudo epicondilitis».
La clínica del Wartenberg, se caracteriza por: dolor, adormecimiento, hormigueo, y disestesia en la porción dorso-radial de la mano, que aumentan con los movimientos de la muñeca.
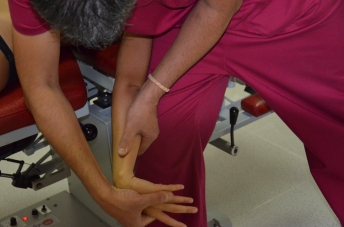
Al examen físico la percusión del nervio produce signo de Tinnel y parestesia en su territorio de inervación, específicamente en el recorrido del nervio en su salida debajo del músculo braquiorradial.
Dellon AL, describe una prueba de mantener 30 a 60 segundos la muñeca pronada y flexionada, presentándose con la compresión parestesia en su territorio parecidas al signo de Phalen para el STC (síndrome del túnel carpiano)
La producción del síndrome de Wartenberg es debida a diferentes factores, la mayoría de ellos mecánicos por secuelas de lesiones en la zona, o en algunos pacientes que desarrollan trabajos manuales repetitivos como el uso de destornilladores, martillos etc., y generalmente asociando un estado previo de cierre neural, estrechez del paso congénito o adquirido (tensión miofascial anormal a ese nivel). El uso de pulseras y guantes apretados o muñequeras es otra de las causas de disestesias o parestesias en el territorio comentado. También habrá que tener siempre en consideración traumatismos de muñeca previos, sobretodo esguinces o luxaciones graves y compresiones post-fractura de Colles (Tosun N, et al. 2001).
El diagnóstico diferencial del cuadro debe ser claro y dirigirse a la estructura concreta, para ello usamos en clínica el ULNT2b radial, ligeramente modificado con inclusión del pulgar, en la palma y determinando si la disfunción neural está presente a través de la diferenciación estructural (Butler D, 2002). Posteriormente afinamos el diagnóstico y ponemos nombre a la disfunción neural que puede ser en deslizamiento craneal, distal o de tensión básicamente (Shacklock, 2007). Si el síndrome está presente dirigimos nuestro tratamiento al nervio y no tanto a la interface, como ocurriría en el de Quervain, obviando por supuesto que la fisiopatología de uno y otro cuadro no tienen nada que ver, pero frecuentemente coexisten.
Según un estudio de Lanzetta M, de 50 pacientes (52 casos) con síndrome de Wartenberg entre enero de 1988 y julio de 1992. El tratamiento conservador logró un 71% de resultados excelentes y buenos, similares al tratamiento quirúrgico. La enfermedad de De Quervain se asoció en el 50% de los casos, es importante afinar en el diagnóstico del síndrome de Wartenberg antes de operar la tenosinovitis, a fin de evitar imprevistos y complicaciones postoperatorias, y por supuesto ahorrar la cirugía al paciente si esta es innecesaria (Lanzetta M, 1995).
El tratamiento definitivo en los casos en que existe compresión grave y/o crónica, y el dolor no desaparece, el tratamiento es quirúrgico (Mackinnon SE, 1988), pero nunca antes. Cuantos de Quervain habrán sido operados innecesariamente, cuantos de Quervain habremos tratado incorrectamente, ¿raro o no tan raro?.
Como siempre, un placer compartir.

Deja un comentario